INDIKACIJE ZA ENDARTEREKTOMIJU KOD SIMPTOMATSKE KAROTIDNE STENOZE
-
8.2. ULCERACIJA KAROTIDNOG PLAKA
ULCERACIJA KAROTIDNOG PLAKA, bez ulceracije rizik je 17% za dešava rizik od ishemičkog moždanog udara, a sa ulceracijom, 30%).
Karotidna endarterektomija je pre svega profilaktička operacija (smanjenje rizika od moždanog udara). Terapijski efekat (sprečavanje novih TIA) je sekundaran. Zato mora imati jako mali perioperativni rizik.
Maksimalno dozvoljeni perioperativni rizik:
- Za asimptomske bolesnike najveći prihvatljiv perioperacioni kombinovani morbiditet i mortalitet je 3%;
- Za simptomske bolesnike (TIA) dozvoljeni rizik iznosi 5%;
- Za bolesnike sa moždanim udarom rizik može biti do 7%;
- Kod restenoze nakon karotidne endarterektomije kombinovani rizik od mortaliteta i morbiditeta ne sme biti veći od 10%
Ustanove sa većim kombinovanim peroperativnim rizikom ne bi trebalo da se bave ovom hirurgijom, ili: trebalo bi bitno da promene način svog rada.
Većina neurologa (82%) upućuje na operaciju pacijenta ukoliko je stenoza veća od 70%. Manji broj anketiranih neurologa upućuju na hiruršku intervenciju pacijente sa karotidnom stenozom ispod 60%, obično ako je stenozirana i kontralateralna karotidna arterija.
Indikacije za hirurško lečenje karotidne bolesti postavljaju zajedno vaskularni hirurg, neurolog, kardiolog i anesteziolog. Razmatra se:
- Lokalizacija, karakter i stepen aterosklerotične lezije,
- Stadijum ishemičkih oštećenja mozga (neurološki status, CT mozga),
- Prisustvo konkomitirajućih oboljenja, naročito kardiološki rizik.
Smisao karotidne endarterektomije je: prevencija moždanog udara, otklanjanje neuroloških tegoba i sprečavanje vaskularne demencije, senilnosti itd.
Indikacije za hirurško lečenje karotidne bolesti su:
- TIA sa hemisferičnom ili monokularnom (amaurosis fugax) simptomatologijom, i stenozom odgovarajuće karotidne arterije većom od 70%; utoliko pre ako je egzulcerisana,
- Hronični neurološki ishemički deficit stariji od mesec dana, sa stenozom karotidne arterije većom od 70%,
- Progresivni i regresivni ishemički neurološki deficit (pod uslovom da je CT negativan), u prva 4 sata, kad postoji karotidna subokluzija,
- Asimptomatski pacijenti sa stenozom preko 80%, i znacima ulceracije, posebno ako se planira druga velika operacija.
- Kinking i coiling ako je CT nalaz isključio druge cerebralne lezije osim ishemičkih uz prisustvo fokalne simptomatologije.
Kriterijumi operabiliteta su neurološki, angiološki i opšti.
Neurološki kriterijumi operabiliteta: Pacijenti se smatraju simptomatskim ukoliko su u polednjih šest meseci pretrpeli tranzitorni ishemični atak (TIA) ili ishemički moždani udar, kao posledicu oboljenja karotidnih arterija.6-16 U slučaju svežeg neurološkog deficita (mesec dana), naročito ako je CT nalaz pozitivan, rekonstruktivni zahvati se ne planiraju zbog moguće konverzije ishemičnog u hemoragični infarkt mozga.
Arterijski nalaz: inoperabilna je karotidna okluzija se propagacijom duž intrakranijalnog segmenta.
Kriterijumi opšteg operabiliteta podrazumevaju procenu o tome kako će bolesnik podneti operaciju. Zavise od opšteg stanja, kao i funkcionalne rezerve kardio-respiratornog, nervnog, ekskretornog i drugih sistema. Posebnu pažnju zahteva kardiološki status. Ukoliko se sumnja na arteritis (npr. Takayasu) neophodno je proveriti inflamatorne biomarkere uz serološka ispitivanja, da se izbegne operacija u aktivnoj fazi bolesti.
Stepen stenoze karotidnih arterija, u simptomatskih pacijenata, se računa po “Moneta” (NASCET) kriterijumu: PSV odnos ACI/ACC od 4 se identifikuje kao stenoza od 70%.17 Analizirani su svi podaci ECST, NASCET i “Veterans Affairs” kliničkih studija i praćeno je oko 35000 pacijent-godina. Hirurško lečenje je pokazalo znatno bolje rezultate kod pacijenata sa stenozom karotidne arterije od 70% ili više, sa simptomima cerebralne ishemije ( p<0. 001)18,19
Američka asocijacija za srce (AHA) karotidnoj endarterektomiji daje “stepen A preporuke” u simptomatskih pacijenata sa visoko-stepenom karotidnom stenozom, ako je stopa perioperativnog moždanog udara i smrti manja od 3%.12 U asimptomatskih pacijenata starosti ispod 75 godina, sa ultrazvučno opisanim suženjem dijametra karotidnih arterija od 70%, endarterektomija je prepolovila petogodišnji rizik od moždanog udara sa 12% na 6% (uključujući i 3% perioperativnog rizika).
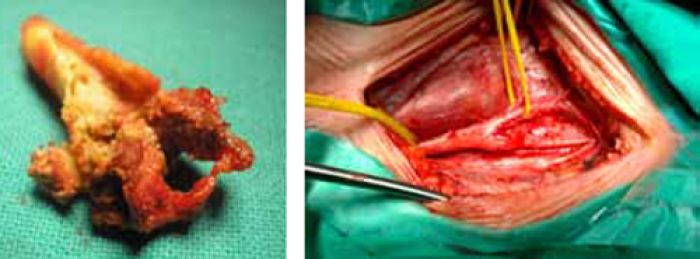
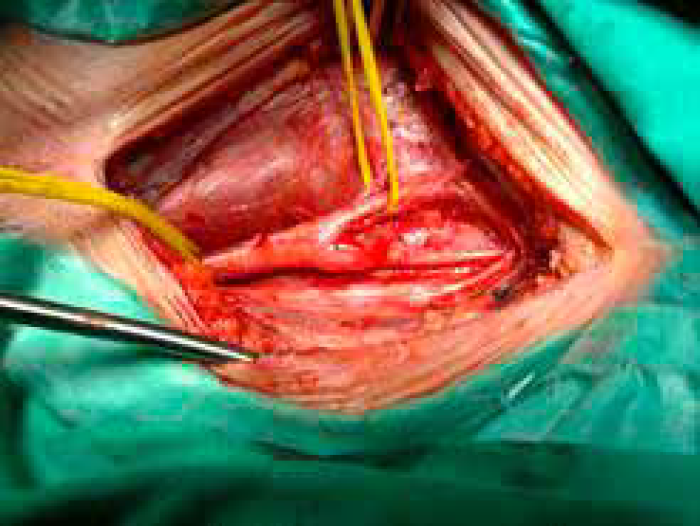
Poststenotično hipoplastična, skoro okludirana ACI, koja se vraća na normalan kalibar nakon endarterektomije
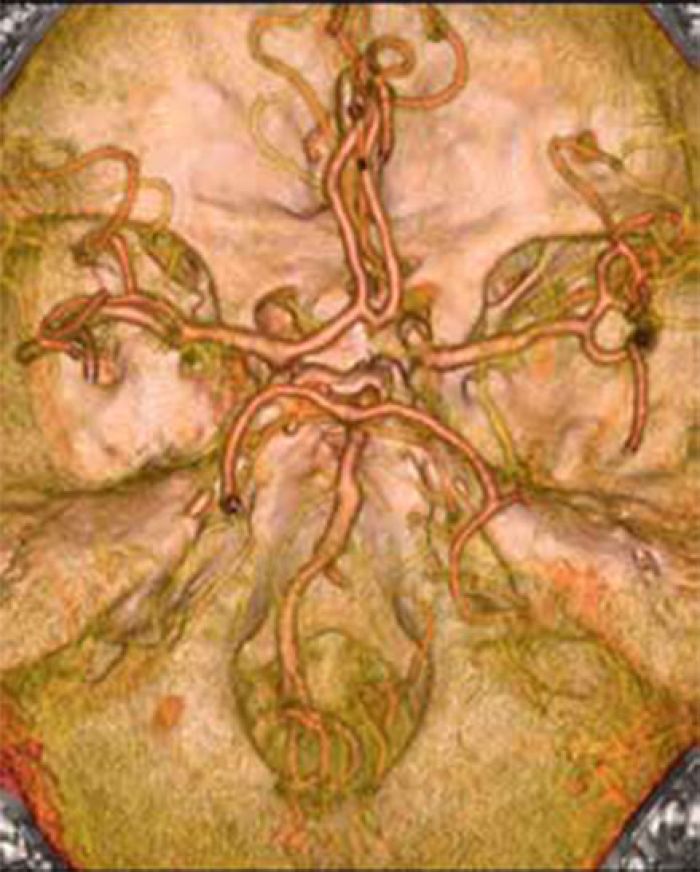
ontraindikacija za karotidnu endarterektomiju vrlo visokog rizika zbog oboljenja cerebralnih arterija.
Cerebralna MSCT arterigrafija prikazuje teško deformisani willisov poligon sa doliho mega bazilarnom arterijom uz muralnu trombozu, sa okludiranom desnom vertebralnom arterijom
- Operativo lečenje karotidne stenoze je apsolutno indikovano u simptomatskih pacijenata sa stenozom >70% (NASCET) i verovatno u pacijenata sa stenozom >50% (NASCET). Najveći perioperativni rizik moždani udar/smrt bi trebalo da bude <6%.
- Karotidna endarterektomija je kontraindikovana kod simptomatskih pacijenata sa stenozom manjom od 50%.
- Karotidnu endarterektomiju bi trebalo učiniti dve nedelje nakon posled- njih simptoma.
- Endarterektomjia može biti učinjena kod visoko rizičnih pacijenata sa prihvatljivom stopom postoperativnog moždanog udara, kardioloških kom- plikacija i smtnog ishoda. Endarterektomija kod pacijenata starijih od 80 go- dina je praćena prihvatljivom stopom neuroloških i kardioloških komplikacija.
- Kod asimptomatskih pacijenata sa ekstremno velikim rizikom (nekoliko udruženih teških oboljenja), umesto invazivnog najbolji izbor bi bio medika- mentno lečenje.
- Angioplastika karotidnih arterija je povezana sa većim rizikom od embolizacije kod pacijenata starijih od 80 godina.
- Kontraindikacija za karotidnu endarterektomiju vrlo visokog rizika zbog oboljenja cerebralnih arterija.
- Cerebralna MSCT arterigrafija prikazuje teško deformisani willisov poligon sa doliho mega bazilarnom arterijom uz muralnu trombozu, sa okludiranom desnom vertebralnom arterijom
Prisustvo eholuscentnog plaka nagoveštava predstojeće neurološke događaje11-21 U identifikaciji vulnerabilnog karotidnog plaka se koristi Duplex ultrasonografija i biološki markeri. Denzitet plaka se može proceniti angiografijom sa kompjuterizovanom tomografijom upotrebom multidetektor skenera.18,19 Identifikovanje vulnerabilnog plaka može biti razlog više za endarterektomiju, pre nego za angioplastiku.
Biomarkeri za identifikaciju nestabilnog plaka i preteće rupture su C-reaktivni
protein, matriksne metaloproteinaze i njihovi inhibitori, rastvorljivi CD40 ligand, citokini, oksidisani LDL, lipoproteini povezani sa fosfolipazom A2, tip II sekretornih fosfolipaza A2, mijeloperoksidaza, monocit privlačeći protein 1 itd.20,21
Pre bilo kog invazivnog lečenja mora se razmotriti morfologija karotidnog plaka.
Plakovi sa rizikom postproceduralne embolizacije moraju se identifikovati kvalitetnim Duplex ultrasonografskim pregledom ili biološkim markerima.
Cerebralna protekcija koja se koristi tokom endovaskularne procedure ne može uticati na zaštitu od kasne embolizacije.
Redukcija kasnih komplikacija angioplastike postiže se selekcijom karot- idnih plakova niskog embolijskog potencijala.
