POVREDE ARTERIJA KOJE ISHRANJUJU MOZAK
17.2. LEČENJE ARTERIJSKIH POVREDA
LEČENJE ARTERIJSKIH POVREDA
Neposredni cilj je zaustavljanje krvarenja, nadoknada volumena, prevencija šoka i spašavanje života, a potom rekonstrukcija povređene arterije uz očuvanje funkcije mozga i/ili gornjeg ekstremiteta.
Zustavljanje krvarenja je urgentna mera. Može biti:
(a) privremeno ili
(b) definitivno.
Privremeno zaustavljanje krvarenja je moguće ako se radi o magistralnim arterijama ekstremiteta; (1) Digitalnom kompresijom na arteriju ili (2) aseptičnim kompresivnim zavojem na mestu krvarenja. Privremenu hemostazu klemovanjem ledirane arterije peanom ili provizornim ligaturama treba izbegavati. Nasumično
klemovanje dovodi do lezija okolnih neuro-vaskularnih struktura. Osim toga, klemovani arterijski segment postaje neupotrebljiv za kasniju arterijsku rekonstrukciju. Ako lekar nije siguran da može da reši povredu eksploraciju treba prepustiti vaskularnom hirurgu. Vene vrata nalaze se između fascija koje u slučaju povreda održavaju zjap vene, a podpritisak u proksimalnom kraju omogućava aspiraciju vazduha i mogućnost nastajanje vazdušne embolije.
Ako postoji nagoveštaj kompresije na respiratorne puteve, pacijenta treba odmah intubirati i staviti na arterficijelnu ventilaciju. Kasnije endotrahealna intubacija može postati nemoguća zbog naglog rasta hematoma. Bitno je da se bolesnik što pre transportuje do centra gde se može načiniti revaskularizacija. Ishemija mozga ne sme trajati više od 2 sata. Ruka može tolerisati ishemiju oko 6 sati. Ako je ishemije trajala duže nakon revaskularizacije se mogu javiti ozbiljne komplikacije; ispiranje velike količine metabolita mioglobina i kiselih produkata u cirkulaciju (tourniquet shock) sa mogućom posledičnom renalnom insuficijencijom. Što je ishemija duže trajala opšte posledice kasne revaskularizacije i lokalni postrevaskularizacioni sindrom će biti teži.
Neophodno je da se odmah započne sa volumenskom supstitucijom krvi (plazma ekspanderi) intravenskim putem, antitetanusna zaštita i početna doza antibiotika. U međuvremenu bolesnik već mora biti na putu ka vaskularnom centru. Lečenje politraumatizovanog bolesnika podrazumeva uigranu saradnju anesteziologa sa hirurškim timom (traumatolog, vaskularni hirurg, neurohirurg, itd.).
Uspostavljanje i održavanje vitalnih funkcija je primarni zadatak. Kontrolisana srčana i respiratorna funkcija i sprečavanje šoka imaju prioritet.
Zbrinjavanje povreda karotidnih i bronhopulmonalnih arterija, koje mogu dovesti do ireverzibilnih cerebralnih i kardijalnih oštećenja je hirurški prioritet. Potom dolaze na red povrede krvnih sudova ekstremiteta, čije se rašavanje može odložiti za 4-6 sati.
Eksploraciju karotidne arterije treba uraditi i kod povreda u kojih je došlo do privremenog prestanka krvarenja zbog začepljenja trombom, radi otkrivanja kontuzija krvnog suda koje u kasnijem toku mogu dovesti do disekcije, okluzije, rupture, krvarenja ili pojave lažne aneurizme. Eksploracija se vrši u opštoj anesteziji. Odstrani se hematom i eventualno prisutna strana tela. Ako je sumnjiva povreda unutrašneg zida aterije treba je klemovati i otvoriti.
Ako je lezija unutrašnje karotidne arterije suviše visoko (baza lobanje) distalno klemovanje nije neophodno, i možemo ga zameniti intraluminalnim shunt-om sa okluzivnim balonom. Pruitt-Inahara intraluminalni shunt je najzgodniji jer istovremeno održava cerebralnu cirkulaciju tokom rekonstrukcije i kontroliše krvarenje iz proksimalnog i distalnog arterijskog segmenta. Većina vaskularnih hirurga koristi shunt ako se klemuju istovremeno dve supraaortalne grane i ako je pritisak u distalnom delu klemovane arterije ispod 70 mmHg. Otežavajuća okolnost je simultan razvoj hipotenzije sa cirkulatornim kolapsom što smanjuje cerebralnu perfuziju.
Ako nema znakova neurološkog deficita lediranu karotidnu arteriju obavezno treba rekonstruisati. Kod uspešne rekonstrukcije preko 90% pacijenata prolazi bez ikakvih posledica. Ako se uradi ligatura unutrašnje karotidne arterije u oko 44% pacijenata dolazi naknadno do ishemičnog cerebralnog insulta. Ako su se razvili znaci akutnog neurološkog deficita (hemiplegija, afazija, sa ili bez karatkotrajnih gubitaka svesti) takođe treba uraditi rekonstrukciju karotidne arterije uz upotrebu intraluminalnog shunt-a. Posle rekonstrukcije će u oko 34% pacijenata doći do značajnog neurološkog poboljšanja. Primarna ligatura ledirane karotidne arterije indikovana je: (a) u komatoznih pacijenata sa distalnom trombozom unutrašnje karotidne arterije, (b) ako se kompjutertomografski mogu registrovati veliki areali ishemičnog infarkta mozga.
Najbolji rezultati lečenja se mogu očekivati u pacijenata: (1) koji nisu gubili svest, što znači da ishemija nije zahvatila moždano stablo, (2) koji nemaju kompju- tertomografske znake ishemične infarkcije mozga i (3) u kojih je rekonstrukcija unutrašnje karotidne arterije urađena u okviru 2 do 4 sati.
Rekonstrukcija ledirane arterije se može izvesti:
Direktna sutura bočno ledirane arterije moguća je ako se radi o sekotini glatkih ivica, bez distalnih i proksimalnih povreda. Manje laceracije ili punktiformne povrede se mogu rešiti bočnim šavom. Primenjuje se pojedinačni, everzioni, atraumatski šav (Prolen) čija debljina zavisi od promera arterije.
Patch angioplastika se primenjuje ako sutura treba da bude longitudinalna i ako se radi o arteriji čiji je promer manji od 8mm. U tom slučaju bi longitudinalna sutura dovela do značajne stenoze. Veće laceracije, pri kojima nedostaje deo zida arterije, rešavaju se autovenskom patch plastikom, kako bi se izbeglo suženje arterije. Sintetski materijal treba izbegavati zbog rizika od infekcije.
Direktna termino-terminalna anastomoza krajeva arterije čiji kontinuitet je potpuno prekinut je često moguća u slučaju da se radi o dejstvu oštre sile. Ako postoji kontuzija okolnog arterijskog segmeta debridman arterijskih krajeva mora da bude opsežan. Termino-terminalna anastomoza se formira produžnim ili pojedinačnim, evertirajućim, atraumatskim šavom, vodeći računa da rekonstruisana arterija ne bude nategnuta. Najčešća greška je čuvanje kon- tuzovane arterije. Posledica je tromboza.
Interpozicija by pass grafta autovenskog (ili ređe sintetskog) je neizbežna ako je kompletno destruiran duži segment arterije. Oštećeni delovi arterije se proksimalno i distalno moraju resecirati do zdravog segmenta. Pre formiranja anastomoza proksimalni i distalni arterijski segment provere se balon kateterom (Fogarty) da bi smo odstranili prizidne trombe i uverili se da nema udaljenih intimalnih lezija. U tom slučaju dužina implantiranog by pass-a mora biti veća.
Autovenski graft (vena saphena magna sa iste noge) se preferira u odnosu na sintetske graftove zbog veće otpornosti na infekciju. Autovenski graft je suviše malog kalibra da bi se mogao primenjivati za rekonstrukciju arterija u grudnom košu. U tom slučaju se mora primeniti sintetski graft. Arterija i graft moraju biti presečani koso na krajevima, da bi se izbegla stenoza termino-terminalne anastomoze.
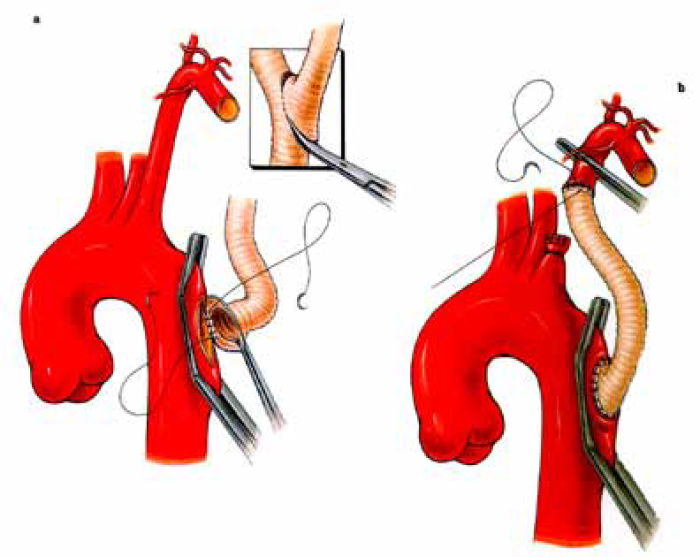
Traumatska lezija početnog (intratorakalnog) dela leve subklavijalne arterije zahteva levu torakotomiju i rekonstrukciju aorto-subklavijalnim bypass-om (obično graft od sintetskog materijala, impregnirani Dacron).
Ubodne i prostrelne povrede aortnog luka i njegovih grana su opasnije nego slične povrede srca (aortni zid je tanji od srčanog, dijastolni pritisak je veći, medijastinalni, odnosno retroperitonealni tkivni otpor krvarenju je manji).
Lezije aortnog luka i početnog dela njegovih grana (truncusbrachiocephalicus i aa. carotis communis) zahtevaju hitno otvaranje toraksa medijalnom sternotomijom. Ovo je pristup koji se lako izvodi, doro toleriše i sigurno zatvara. Medijalna sternotomija eksponira srce, velike vene i velike arterije medijastinuma. Jedino ostaje teško pristupačan početni deo leve subklavijalne arterije.
Lezije leve subklavijalne arterije i descendentne aorte zahtevaju urgentnu levu torakotomiju (III-VI interkostalni prostor). Prvi cilj operacije je uspostavljanje proksimalne i distalne kontrole krvarenja (prvo digitalnim pritiskom, a potom: poprečno klemovanje, tangencijalno klemovanje – Satinsky, ili postavljanje balon katetera – Fogarty).
Bolesnik sa inkompletnom rupturom supraaortalnih grana ili aorte je u stanju teškog šoka. Postoje znaci kompresije medijastinuma (dispneja, staza u slivu gornje šuplje vene, jak bol u grudnom košu sa zračenjem u levo, odsustvo pulsa na karotidnoj arteriji i različiti arterijski pritisci na ekstremitetima). Pogoršanje opšteg stanja, pojačanje intratorakalnog bola i pojava hematotoraksa ukazuju na rupturu u razvoju. Urgentna aortografija prikazaće mesto inkompletne rupture i pulsirajući hematom.
Odmah treba obezbediti nekoliko venskih pristupa (za merenje centralnog venskog pritiskai za supstituciju derivatakrvi, plazma ekspanderai auto transfuziju) i arterijsku liniju za monitoring.
Grudni koš se otvara levom torakotomijom kroz peti međurebarni prostor. Obično se primenjuje protektivni temporerni shunt od leve pretkomore (aurikula) na levu ilijačnu arteriju. Ovim sistemom cevi se preko roler-pumpe prebacuje u distalne delove torakoabdominalne aorte oko 30-40% volumena. Na taj način sprečavamo akutnu insuficijenciju leve komore. Osim toga, prevenira se ekscesivan skok tenzije u cerebralnoj cirkulaciji posle klemovanja aortnog luka. Na drugoj strani, popravlja se arterijska irigacija i oksigenacija bubrega i kičmene moždine, prevenirajući njihovu ishemiju. Rekonstrukcija rupturirane arterije i/ili aorte se završava interponiranjem sintetskog grafta.
Nataj način sprečavamo akutnu insuficijenciju leve komore. Osim toga, prevenira se ekscesivan skok tenzije u cerebralnoj cirkulaciji posle klemovanja aortnog luka. Na drugoj strani, popravlja se arterijska irigacija i oksigenacija bubrega i kičmene moždine, prevenirajući njihovu ishemiju. Rekonstrukcija rupturirane arterije i/ili aorte se završava interponiranjem sintetskog grafta.
Kod povreda distalnog dela aortnog luka i njegovih grana koje se mogu rekon- struisati u periogu kraćem od 40 minuta nije neophodna ekstrakorporalna cirku- lacija. Ali se teško možemo odreći protektivnog atrio-femoralnog ili subklavio- femoralnog shunt-a. Procenat ishemičkih oštećenja kičmene moždine i bubrega je manji ako se koristi protektivni shunt. Bitno je da klemovani segment bude što kraći i da rekonstrukcija bude uređena što brže. Bez naknadnog krvarenja.
Ekstra-anatomski by pass se može primeniti kod lezija supraaortalnih grana kad želimo da izbegnemo region koji je kod otvorene povrede kontaminiran bakterijama. Dolazi u obzir karotiko-subklavijalni, aksilo-aksilarni, karotiko- karotidni by pass.
Transpozicija supraaortalnih grana je najelegantnije rešenje koje može da zameni ekstra-anatomski by pass ako želimo da izbegnemo implantaciju sintetskog materijala u kontaminiranu sredinu. Transpoziciju možemo da primenimo pod uslovom da nije lediran suviše dug arterijski segment i da je očuvana susedna prolazna arterija.
Nakon završetka arterijske rekonstrukcije poželjno je da se uradi kontrolna intraoperativna arteriografija. Treba uraditi opsežan debridman rane i ukloniti svo nekrotično i eventualno kontaminirano tkivo. Ranu treba obilno isprati rastvorima antiseptika i antibiotika. Na kraju se postavlja aspiraciona drenaža (24-48h). Rana se zatvara dobro razmakutim pojedinačnim šavovima, bez tenzije, često i bez zatvaranja fascije (na ekstremitetima).
Neposredno postoperativno lečenje podrazumeva: intenzivan neurološki monitoring, ako je potrebno dopunsku dijagnostiku (CT i MRI mozga), monitoring vitalnih funkcija (naročito kardiorespiratornih) regulisanje hidroelektrolitnog statusa, korigovanje anemije, praćenje diureze i urinarne acidoze itd. Postoperativno treba nastaviti sa antibioticima u visokim dozama, koji su započeti pre i intraoperativno, uz antibiogram.
Ukoliko je dužina trajanja ishemije veća utoliko je postrevaskularizacioni sindrom teži. Mozak i mišići su posebno skloni postreperfuzionom otoku. Obzirom da se nalaze u neelastičnim pregradama može se razviti ‘kompartment sindrom”. U tom slučaju dolazi do kompresivne ireverzibilne destrukcije plemenitog tkiva.
Tako se uspešna revaskularizacija može završiti hemoragčnim infarktom mozga zbog postrevaskularizacionog edema ishemičnog tkiva. Diuretska terapija je obavezna i mora biti dozirana shodno neurološkom i CT nalazu.
Kraniotomija je ponekad neizbežna da bi se prevenirala hernijacija mozga sa letalnim ishodom. Fasciotomija revaskularizovanog gornjeg ekstremiteta je retko neophodna.
Postoperativna antikoagulaciona terapija daje se samo:
(a) ako postoji simultana venska staza zbog ligature susedne vene ili
(b) ako se radi o starijim pacijentima sa kardiološkim razlozima za antikoagulantnu terapiju. Antitrombocitna terapija se podrazumeva.
